
自分自身のことですが、
50歳が目前になってきたころ、
立っている時に急にくしゃみが出る瞬間、
ちょっと肌寒いところで作業をしている瞬間、
猛烈にトイレを我慢して慌ててトイレに駆け込もうとドアノブに手をかけた瞬間、
「あっ!」
と思う間もなく尿漏れをするようになり、
「尿漏れ」に対して不安を感じたことがあります。
また「尿漏れ」と同時に、
夕食の時にちょっといつもより飲み物を多くとった夜に3回もトイレに起きたり、
寒い場所にいてトイレのことを考えると急にトイレに行きたいような気持ちになって何度もトイレに行ってみたりと、
「頻尿」に対しても不安を感じていました。
「2023年に花王が行ったアンケートによると、女性は30代にもなると6割の人が尿漏れを経験しており、そのうち8割の人がだれにも相談できていないということです。」
確かに、
尿漏れをする、
ということは口に出しにくい話題かもしれません。
ではその人たちが20年経って50代になった時にどうなっているのか?
というのは気になるところだと思いませんか?
50代、
それは女性の人生の中で更年期という時代にあたります。
人生50年も生きると経験豊富になりますので、
悪い言葉で言えば
「おばちゃん」になり、
良い言葉で言えば
「何事にも多少のことでは動じない状態になる」方が多いので、
尿漏れの悩みも素直に
外来診療の現場で口に出して相談してくださる方が増えてきます。
でも、相談してくださった方の中で、
「子どもの運動会に参加するときに走ると尿漏れして嫌だった」
「子どもと一緒に縄跳びをすると7回もジャンプすれば全部尿が漏れて出切ってしまっていた」
という、
中でも特に症状のひどい方の話を聞くたび、
なぜもっと早く相談してくださらなかったのだろう、
と胸が痛みます。
そこで今回は、
これから更年期を迎える方も、
今まさに更年期の方も読んでホッとできる「尿漏れ」および「頻尿」の話をしていきたいと思います。
そして、冒頭にお話した
私の「尿漏れ」がどうやって治ったのか?
のお話もしていきますね。
目次
更年期に起こる尿トラブルとは?
①「尿漏れ」「頻尿」の定義と違い
・尿漏れ
自分の意思とは関係なく尿が漏れてしまうこと。
・頻尿
「尿が近い」「尿の回数が多い」
と感じる症状で、一般的には朝起きてから寝るまでに8回以上排尿する場合を目安として定義されます。
ただし、8回未満でもご自分で排尿回数が多いと感じる場合も「頻尿」と定義されます。
②更年期女性に多い理由(40〜60代で増加)
尿漏れや頻尿が40~60代に増加する原因としてあげられるのが、
・出産経験
・ご自身の体重増加
・エストロゲンの分泌低下に伴う排尿に関係する膣や尿道の形態変化
・筋力(特に骨盤底筋)の低下
・筋肉の柔軟性の減少
です。
③恥ずかしくて相談できず、放置しやすい特徴
・自分だけだと思う
日本人にとってデリケートゾーンに関する話題(尿漏れももちろん含む)を口にすることがタブーとされてきた風習があるため、多くの方が経験しているにも関わらず話を耳にしないため、自分だけなのではないかと不安になり、相談することが恥ずかしいと感じてしまう。
・歳のせいだと思い込む
若いころにはない症状はすべて年齢のせいということで片づけようとしてしまう心理が働く。
・命にかかわらない
尿漏れや頻尿は死に直結する状態ではないために様子を見てしまいがち。
・生理用品を使い慣れている…
多少の尿漏れはオリモノシートや生理用ナプキンで何とかできる、吸水シートも同じような使い方だから、汚れたら交換すればよいと安易に考えている。
・いつか治るだろう…
死に直結する状態ではないこと、ある時ふと症状が気になった状態だから、もしかしたら同じようにある時ふと治っているかもしれないという心理。日常の忙しさにかまけて見てみぬふりをしている。
チェックポイント
こんなことを考えて、
尿漏れや頻尿はあるのに見過ごされてほったらかされていることが多いのではないでしょうか。
主な症状の種類と特徴
尿漏れ(尿失禁)の種類について
1.腹圧性尿失禁(くしゃみ・笑いで漏れる)
お腹に力がかかると起こる尿もれ。
尿もれ全体の63%、女性の4割で2000万人以上の人が悩んでいるといわれています。
くしゃみや咳、ジャンプをするような運動中、重いものを持った時、大笑いした時などに起こります。
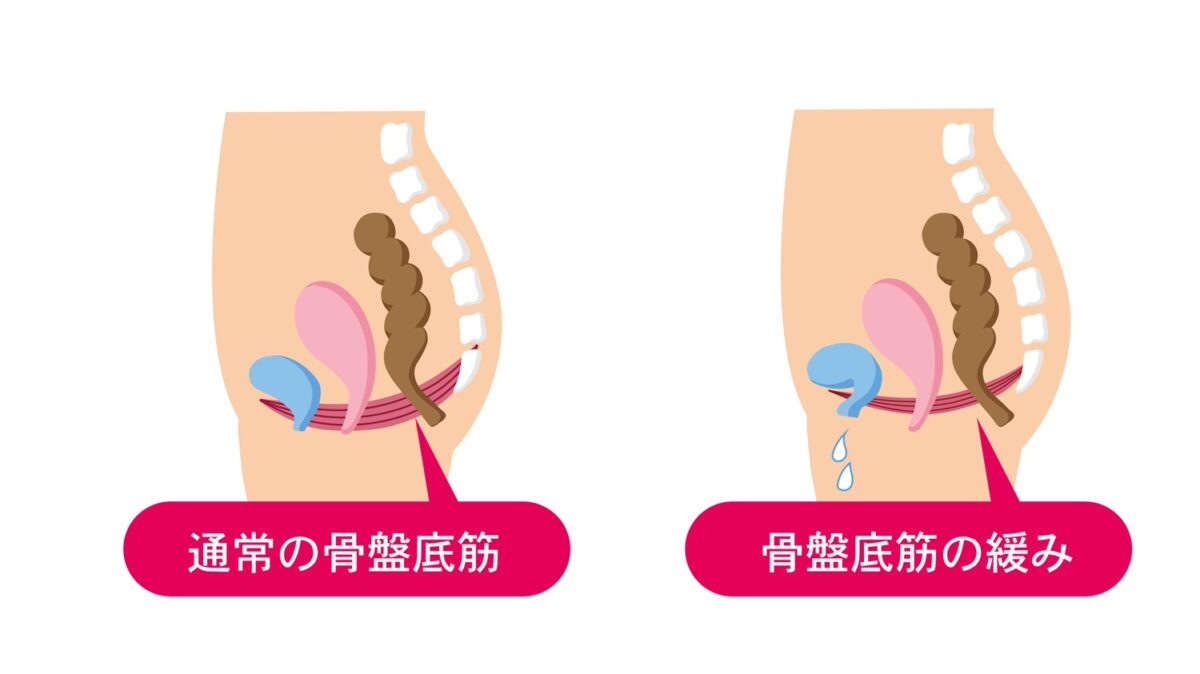
女性は男性に比べて尿道が短く、前立腺のような尿道を閉める臓器が存在しない、という構造的な問題がもともとある上に、年を重ねることで骨盤底筋の筋力がゆるんでしまい、おしっこの通り道である尿道の状態が悪くなること、が原因で生じます。
産後の尿もれ
産後の尿もれは主にこの腹圧性尿失禁ですが、2013年に行われたとある研究によると、出産中に陣痛誘発や促進剤、吸引・鉗子分娩、会陰切開などのなんらかの医療的介入があった人ほど、より尿もれを感じていたとのこと。
この研究報告をみて感じたことは、現在日本では無痛分娩を選ぶ妊婦さんは増えており、2023年には全体の分娩の11.6%、東京では4人に1人の25%になっています。硬膜外麻酔を利用し行う無痛分娩は、必ず医療的介入があります。
産後の尿漏れは産後から1年以内にケアをすることでその後の更年期の尿漏れを回避できるかどうかにつながっていきます。
関連記事
>産後一年以上続く尿漏れ(尿失禁)の原因と適切な治療や予防について
2.切迫性尿失禁(急な尿意で漏れる)
「トイレ行きたい!」
と尿意をもよおしたときに、我慢できずに起こってしまう尿もれで、尿もれ全体の13%です。
最近よく耳にするようになった「過活動膀胱」の症状の一つでもあります。
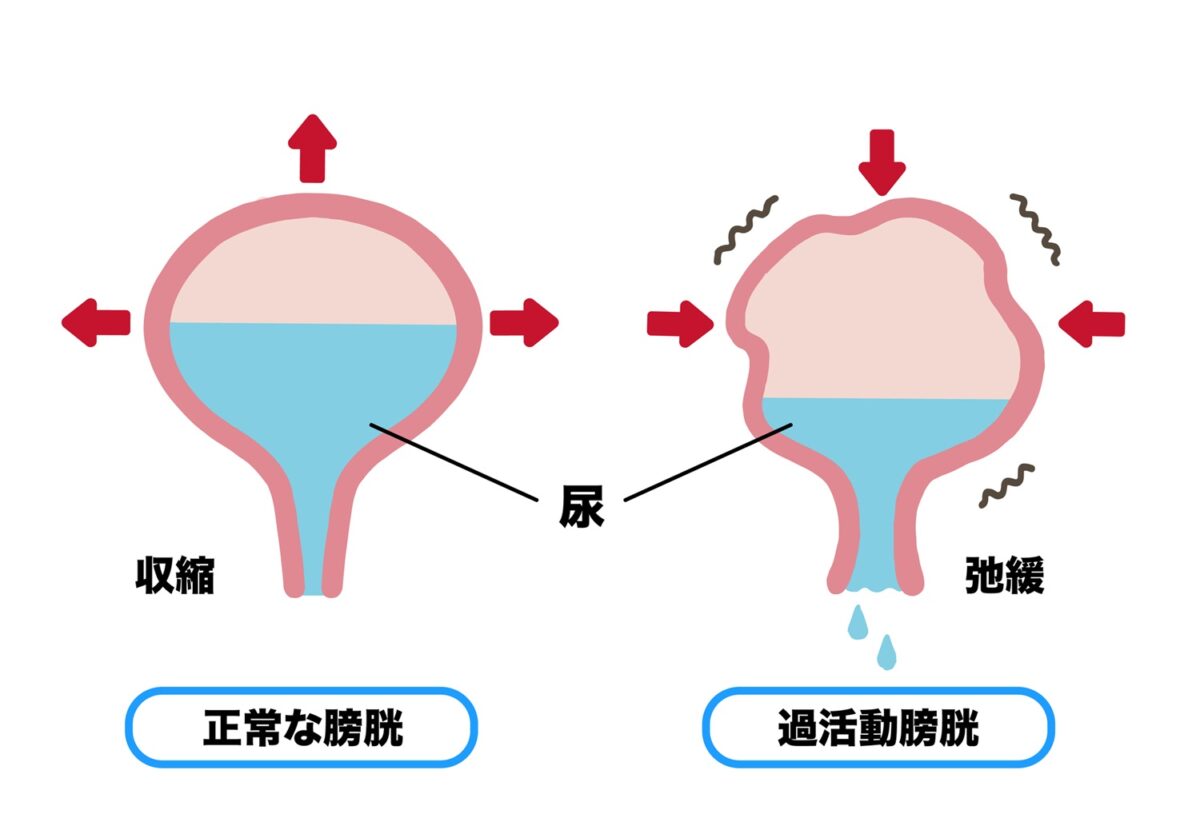
膀胱の周りには神経があり、膀胱が膨らむとその神経が尿意を生じ、脳へ伝えるのです。そこで尿を出すのか尿を出さないように我慢するかを命令するのは、脳です。
切迫性尿失禁は、この脳と膀胱の連携がうまくいかなくなることで起こります。
・水が流れる音を聴くと尿意をもよおして漏らしてしまう
・冷たい水にさわると尿意をもよおして漏らしてしまう
・外出先から帰ってきてドアノブに手をかけた途端に尿意をもよおして漏らしてしまう
などがよく聞かれます。
不意に尿漏れが起きてしまうため、外出中などに起きると困るという理由で出控えが起こり、社会活動が低下してしまうことにもつながりかねません。
社会活動が低下し、人とのつながりが希薄になると、うつや認知症が発症したり、状態が進んでしまうということにつながります。
溢流性尿失禁
膀胱の周りの神経がいたんでしまうことで、膀胱が尿意を感じるほどおしっこをためているのに気づかず、まるで水を注いだコップから水があふれるように、ちょろちょろと尿意が無いまま尿が漏れてしまうもの。
子宮や直腸など、膀胱の近くにある臓器の手術が原因で、膀胱周囲の神経がいたんでしまうことで生じます。
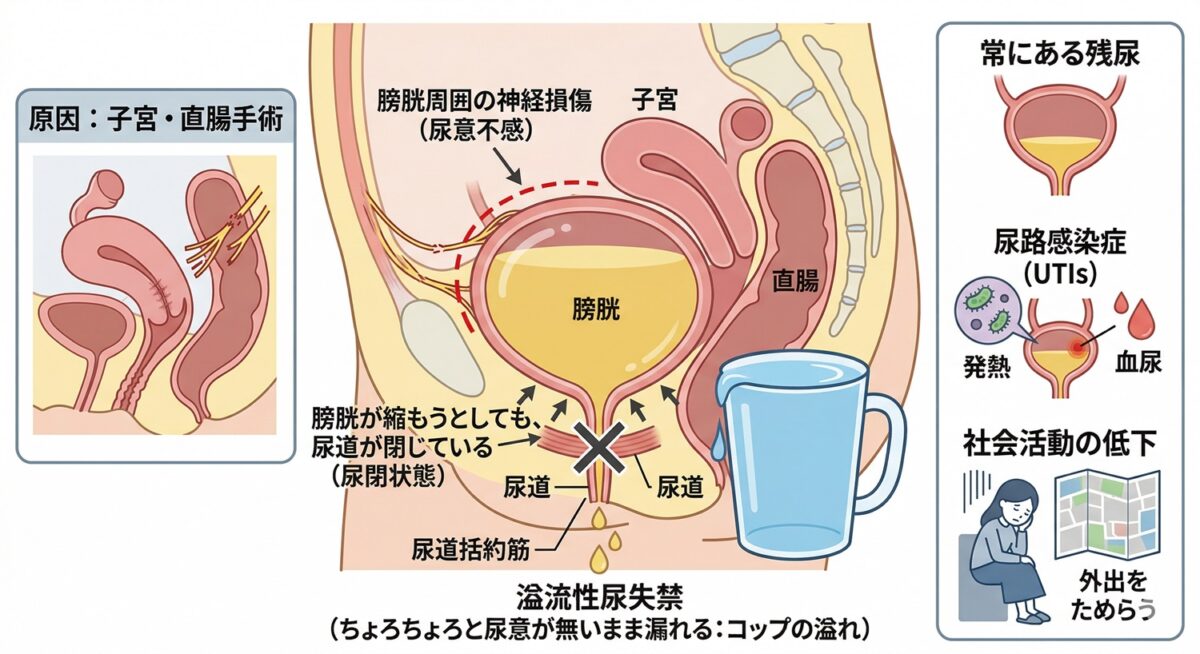
膀胱周囲の神経がいたむと、膀胱が尿をためて膨らんでいることが分からないので尿意を感じず、尿道を開いたり閉めたりすることもできずにずっと尿道を閉めてしまう(尿閉という状態です)ことになります。
膀胱は尿がある程度たまると縮んで尿を出そうとしたいのに、尿道が閉まっているのでちょろちょろとしか出ない、ことになります。
そして膀胱にも出し切れない尿(残尿)が常にある状態になります。
膀胱が常に尿をためている状態は尿路感染症を生じやすく、発熱や血尿などの症状を繰り返すことにつながります。また、常に尿もれがあるため、外出などをためらうようになり、やはり社会活動が低下することにつながります。
機能性尿失禁
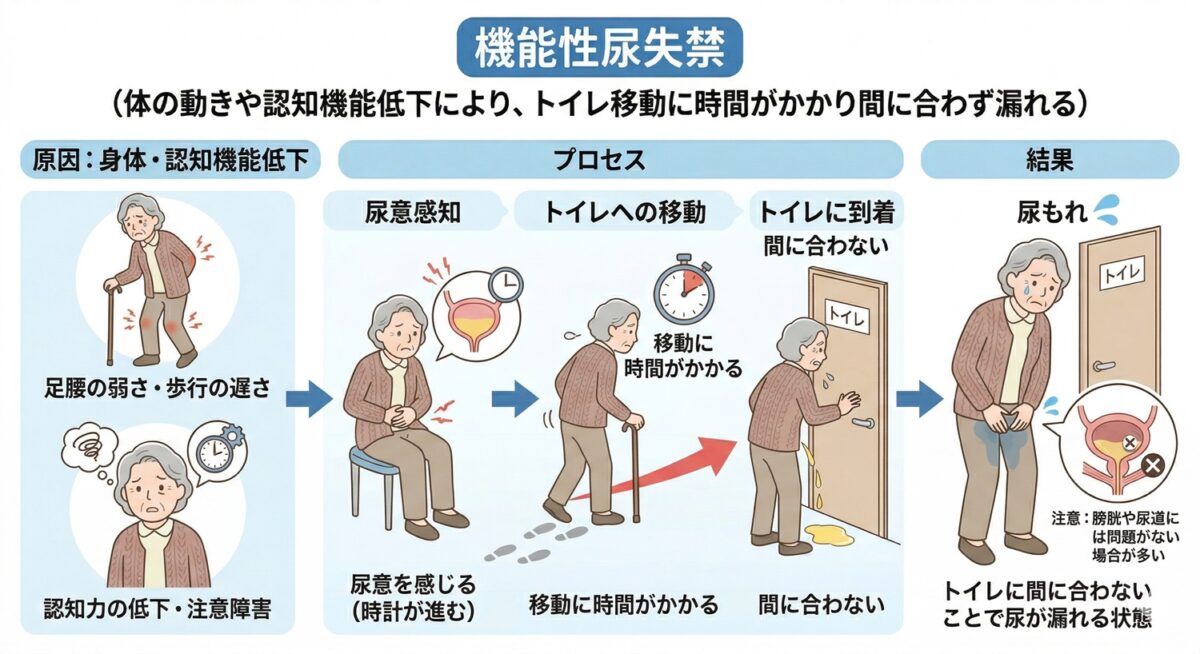
足腰が弱っているなどの体の動きや認知機能の低下などのために、尿意を感じてからトイレまでの移動に時間がかかり、間に合わず尿もれしてしまうもの。
混合性尿失禁
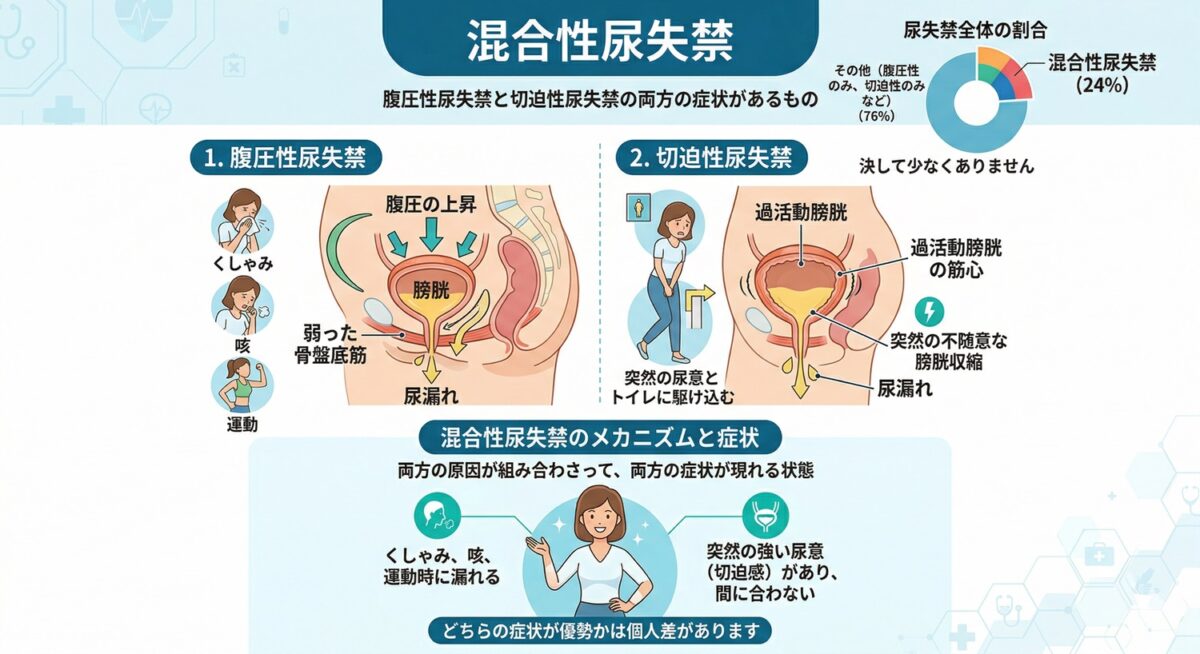
腹圧性尿失禁と切迫性尿失禁の両方があるもの。尿失禁の全体の24%であり、決して少なくありません。
・頻尿について
昼間8回以上や夜間2回以上の排尿回数がある状態を指します。ただし、8回未満でもご自分で排尿回数が多いと感じる場合も「頻尿」と定義されます。
更年期に尿漏れ・頻尿が増える原因
女性ホルモンの低下(エストロゲン欠乏)
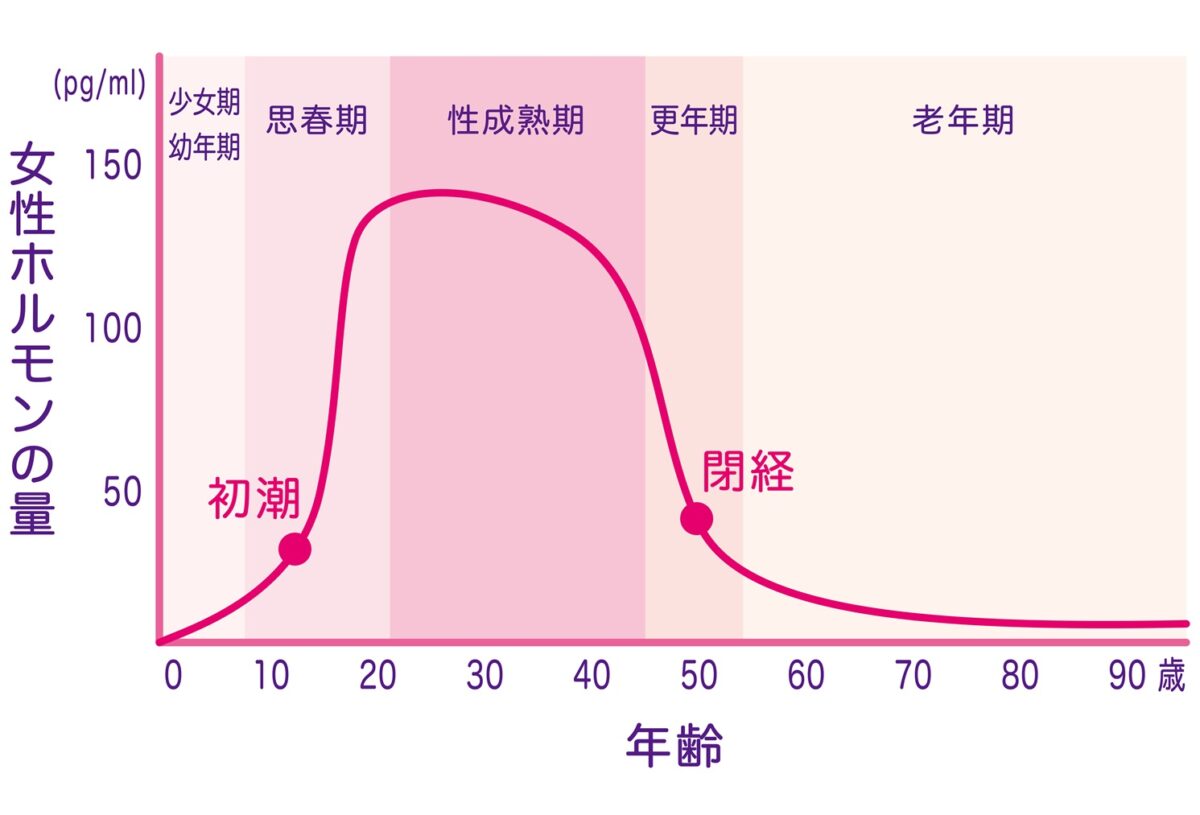
女性は20~30代で女性ホルモンの分泌のピークを超えた後は、分泌は徐々に低下していき更年期を迎えます。
女性ホルモンであるエストロゲンが欠乏すると、膣や尿道の粘膜が張りを失って萎縮して支えが弱くなるため、尿道がたるんだり曲がったりすることで尿漏れや頻尿が増えるようになります。
関連記事
骨盤底筋の衰え
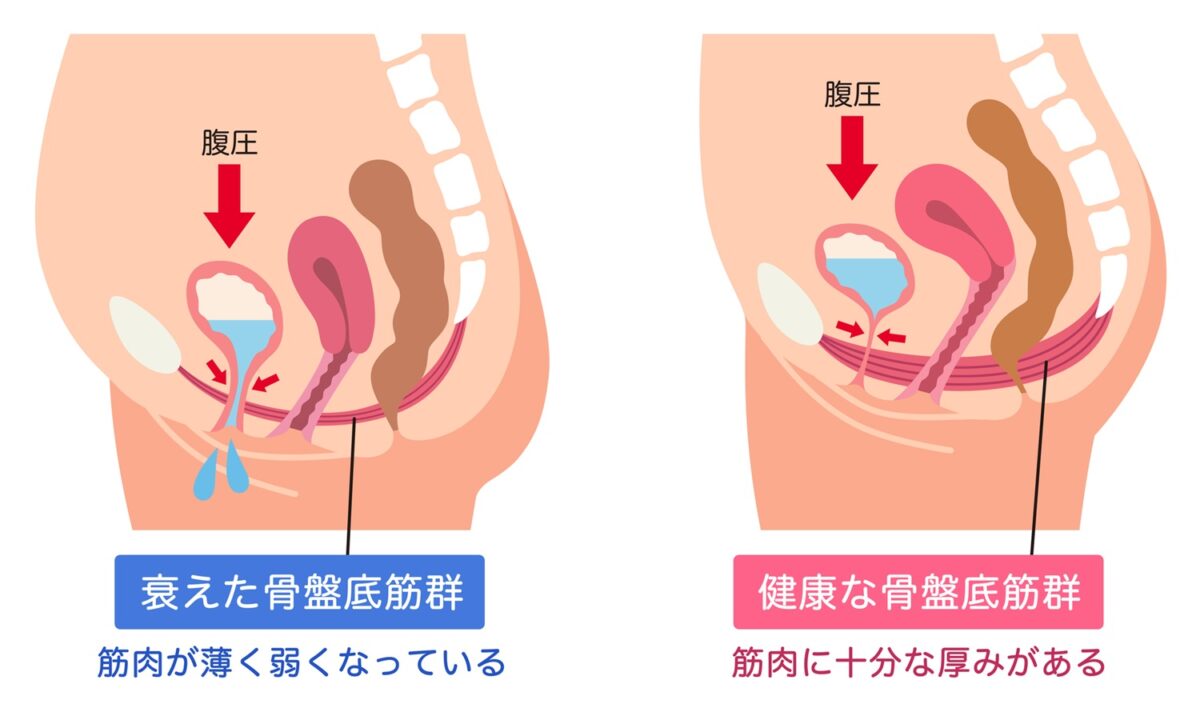
出産・加齢で筋肉が緩むこと、女性ホルモンの分泌が低下することで筋肉量が減ってしまうこと、などから、骨盤内の臓器の位置が下がり尿道が閉まりにくくなることで尿漏れや頻尿が起こるようになります。
関連記事
感染症・膀胱炎の影響
膣や尿道口付近の粘膜が女性ホルモンの分泌が低下することで張りを失って萎縮すると、外部からの刺激を受けて傷みやすい状態になることに加えて、膣の中を清浄に保つための乳酸菌が減ってしまい、主に大腸菌やB群溶連菌などの菌が増えて膣内環境が悪化します。
膣の入り口と尿道口が近いため、膣の中で増えた雑菌が尿道口に入りやすくなり細菌感染、つまり膀胱炎を繰り返し起こしやすくなります。
また、女性ホルモンの分泌が低下することで全身の筋肉の柔軟性も失われていきますが、膀胱の筋肉も固くなるため、膀胱が尿を貯めるために広がり、尿を出すために収縮する力が弱まるために残尿が生じやすくなるため、膀胱炎につながりやすい状態ができます。ちなみに膀胱炎の症状がある時はどうしても尿漏れや頻尿の症状も強まります。
個人差はありますが年齢的な体の変化のため、多少なりと尿漏れや頻尿は体験することではあります。ただ、これらの症状は「仕方ない」でやり過ごすものではなくて、治していくことができる症状だと知っておいてほしいですし、そのためには早いうちから相談をしてほしいと思っています。
放置するとどうなる?

膀胱炎を繰り返すリスク
尿漏れがあり、吸水シートを使用している場合には、常に吸水シートが汚れている可能性があります。もともと更年期世代はデリケートゾーンの皮膚や粘膜が弱ってきているため感染が起きやすい上に、汚れたシートをずっとつけていることで感染を起こしやすい状態が高まります。つまり、尿漏れがあると膀胱炎のリスクが高まります。
夜間頻尿による不眠・生活の質の低下
大抵の方は夜間にトイレに行きたくなって目を覚まし、トイレへの行き来をして布団に入った後は寝付くまでに少し時間がかかるため、眠りが分断されたような感覚が起こります。
5時間しか睡眠のない人が夜間に2回以上トイレに行くとしたら、どう感じると思いますか?
2回なら2時間半
3~4回なら1時間半
しか睡眠時間が無いように体は感じてしまいます。
そうなると朝起きたときに熟睡感がないためにとても睡眠不足であると感じるでしょうし、疲れが取れていないとも感じるでしょう。
その状態で1日を過ごすとなると、とても憂うつです。
しかも夜間の頻尿が、今夜は大丈夫なのかいつ終わるのか、毎日続けばいつまでも睡眠不足が続き、うつ状態になることもあるため、日々の生活の質が低下していきます。
人間関係や夫婦関係への影響
尿漏れや頻尿があると、外出する時にトイレの場所が気になって家族以外の人との旅行では非常に気をつかいます。
また、吸水シートなどを使っていても常に尿のにおいが自分からしているのではないかと心配になります。すると徐々に外へ出かけることが少なくなり、今まで良好だった人間関係が悪くなるだけでなく、社会性が失われるため認知症のリスクも高まります。
尿漏れや頻尿があれば夫婦生活を持とうとしてもトイレが気になって早く終わらせようとしたり、デリケートゾーンの膣や皮膚の粘膜が弱っていることで夫婦生活をするたびに膀胱炎を繰り返すなどが起こり、ご主人の誘いを断ることが増えてしまいます。
そうすれば夫婦関係にひびが入ってしまう理由になる可能性があります。
このように、尿漏れや頻尿は大したことが無いと思っていても、その症状が続くために、またはしだいに症状が悪くなるために、社会生活に大きく響いて生活の質が落ちてしまうようになる、と知っておいてほしいのです。
自分でできる対策・予防法
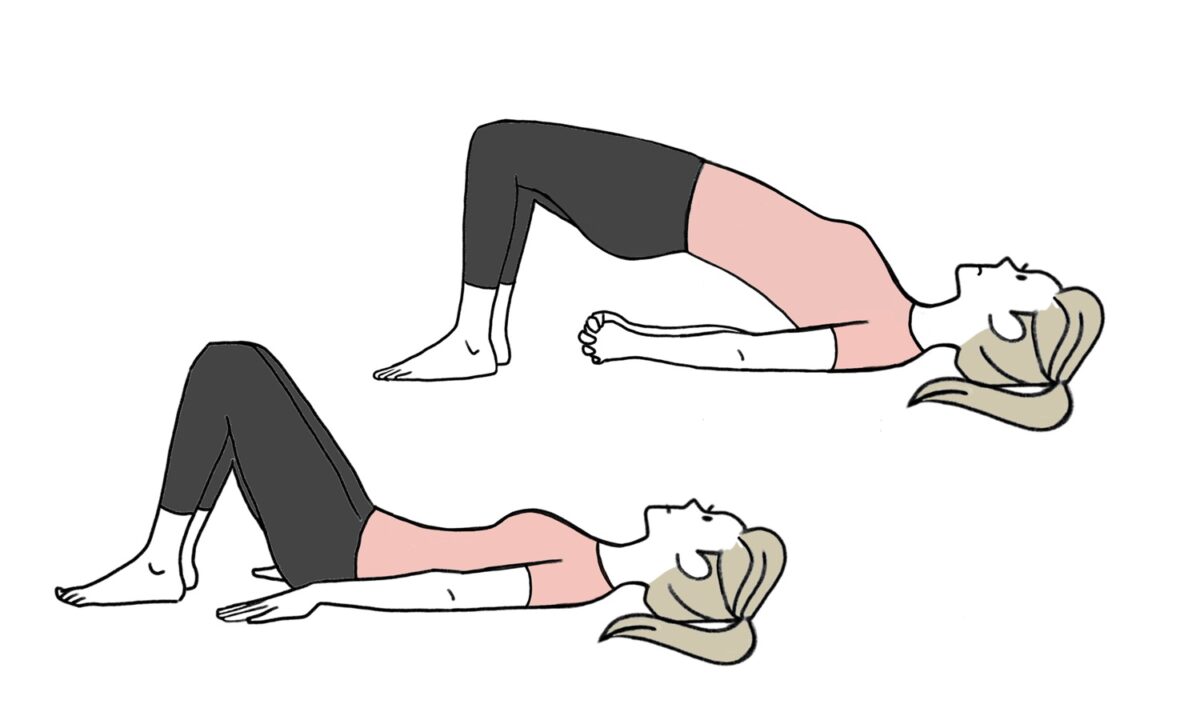
骨盤底筋トレーニング
自分で出来て一番お金もかからない方法です。
弱った骨盤底筋を少しずつリカバリーさせていきます。
・ケーゲル体操
米国の産婦人科医が考え出した体操。
肛門・膣・尿道をグッと引き締めて10秒キープしたら10秒緩める、を1日20回繰り返す。いつでもどこでもやれる良い方法ですが、きちんと肛門・膣・尿道を締めることができているのかの確認が難しいことと、3日坊主になってしまうことが多い、という欠点があります。
・骨盤底筋ヨガ
骨盤底筋は非常に小さい筋肉群なので、そこだけ鍛えるのはなかなか難しいです。
骨盤底筋ヨガは骨盤底筋に連動している大きな筋肉を動かすことで骨盤底筋を鍛えていきます。指導してくれる先生がいないと習うことができないという欠点があります。
・フェムテック製品
尿もれを改善するための様々な市販の製品があります。
膣内に器械を挿入し、そこへおもりをぶら下げておもりを落とさないようにしっかり引き締め運動をする、というものが多いようです。
生活習慣の改善
・体重管理
骨盤底筋はハンモックのように内臓を支えています。
ご自身の体重が増えると内臓脂肪や皮下脂肪が増えることで支えるものが増えてしまい、骨盤底筋に負担がかかります。適正体重でいることが尿漏れ予防には重要です。
・便通のコントロール
排便には多少いきむことは必要ですが、便秘があれば排便時に必要以上にいきみます。
長時間息を止めて強くいきむことは腹圧が増えることにつながりますので、骨盤底筋をいためます。
・日々の姿勢
猫背や反り腰の人は骨盤底筋に力が入りにくいので普段の姿勢に気をつけましょう。
・運動習慣をつける
背筋群、深部腹筋群、内閉鎖筋、梨状筋、内転筋群、大殿筋などを鍛えることは、骨盤底筋を間接的に鍛えることにつながります。
運動習慣をつけることも尿漏れ予防に役立ちます。
内転筋群に至っては、着物の生活から離れてしまったために尿もれが増えたという説があるほどです。椅子に座っている時はなるべくきちんと両脚を揃える、床に座っているところから立つ時もなるべく太ももの間を離さないようにして立つ、などの所作は尿漏れ予防だけでなく、美しい日本女性としての自分を輝かせます。
・カフェイン
カフェインは中枢神経系刺激薬で利尿作用があります。
利尿作用があるということはトイレの回数が増えるということです。喫茶店で最近よく聞くワードとして次のものがあります。
・デカフェ
本来カフェインを含んでいたものからカフェインを取り除いたもの。多少カフェインが残っていることもある。
・カフェインレス
最初からカフェイン含有量の少ないもの。コーヒーに関しては〇%以下と表示できる。
・ノンカフェイン
もともとカフェインを含んでいないもの。
チェックポイント
コーヒー、紅茶、緑茶、ウーロン茶などはカフェインが含まれます。
ノンカフェインの飲み物はルイボスティー、麦茶、黒豆茶、コーン茶などが代表です。夕食後から寝る前の飲み物はカフェインの含まれる量をちょっと気にすると良いと思います。
・水分調整
寝ている間は抗利尿ホルモンが分泌されるため、尿をつくる量は減るのですが、年齢を重ねることによって抗利尿ホルモンの分泌量が減ると夜間頻尿につながっていきます。
また、水分を口にしてから実際に排尿するまでに3~5時間といわれています。それを踏まえて、寝る前2時間になったら水分摂取を少し加減すると良いでしょう。
デリケートゾーンの保湿ケア
尿道口の粘膜が傷むとそれだけで刺激になってトイレに行きたくなるので、きちんと毎日デリケートゾーンのスキンケアとして保湿をしっかり行うことも重要です。
尿漏れは治る!?
「尿漏れは治らない」と思っていませんか!?

と思っている方は是非考えを改めていただけると嬉しいです。なぜなら、
「筋肉は裏切らない」
からです。
80代になった母に尿漏れが若い時にあったかどうかを尋ねた時、
「産後はやっぱりあったよ~、でもいつの間にか治っていたな。」
と言っていました。
「いつのまに治っていた!?」
というのが腑に落ちなかったのですが、
母は若いころから太らないということ、テニスをしたり日本舞踊を習ったりと運動習慣を持ち、着物を着るという骨盤底筋や骨盤底筋と一緒に働く筋肉を鍛えることをしたことで「自然に治っていた」ではなくて「自然に治していた」のではないかと思いました。
私は母と違って運動習慣はないのですが、
その分、エムセラやモナリザタッチで尿漏れや頻尿が改善したので、
「尿漏れは必ず治る!」
と信じて、是非たかき医院や最寄りの婦人科の扉をたたいて欲しいと思っています。
医療機関での治療法

①薬物療法(抗コリン薬・β3作動薬)
「過活動膀胱」の治療薬をすすめることが多いです。
・抗コリン薬(薬剤名:ベシケア、トビエース、ウリトス、など)
膀胱の筋肉を緩めて尿をしっかり貯められるようにする、膀胱が勝手に収縮してしまうのを抑える、作用があります。まれに口が乾く、便秘になるなどの副作用がみられます。
・β3受容体作動薬(薬剤名:ベタニス、ベオーバなど)
膀胱の筋肉を緩めて尿をしっかり貯められるようにする作用があります。抗コリン薬に比べて口が乾く、便秘になるなどの副作用がみられにくいといわれています。
・その他、漢方薬(薬剤名:八味地黄丸、牛車腎気丸など)
下半身の冷えから頻尿や尿もれが起きることも多く、漢方薬で冷えを取ると症状が和らぐ方も少なくありません。
②手術・処置(重度の場合)
・神経ブロック
運動療法や薬物療法などがなかなか効いてこない尿もれに対して行うことがあります。
膀胱に尿が貯められるようになったり、膀胱が勝手に収縮してしまうのを抑えたりすることが可能です。
・手術
腹圧性尿失禁の方で尿道のたるみが原因の場合、運動療法や薬物療法で効果が出にくいときに尿道をテープで支える手術(TVT手術、TOT手術)をおすすめすることがあります。
また、骨盤臓器脱が顕著でそのために尿もれが生じているような場合には、骨盤臓器脱を治す手術を選択することがあります。
③ 最新治療:膣レーザー(モナリザタッチ)とエムセラ
たかき医院でも、保険診療による治療では効果が十分でない人に膣レーザーとエムセラをおすすめしています。
薬物治療を行いながら最新治療(膣レーザーとエムセラ)を併用して治療をすることをおすすめし、行っていただいています。
・モナリザタッチ

膣・外陰部への炭酸ガスレーザー照射治療機器です。
もともとは顔のシミやたるみなどを治療する器械で、それを膣・外陰部の治療のために応用した器械です。
レーザー照射を行うことで、膣や外陰部の粘膜や皮膚のコラーゲンが再生したるみを改善して、尿もれを緩和します。膣粘膜が若返ると膣内環境が改善するため、雑菌の繁殖を防ぎ膀胱炎の予防につながります。
海外のデータではありますが、3回の治療後の尿漏れ改善率は約40%と短期間で効果を感じるとのことですが、ひとによっては1回の施術でも尿漏れが改善を感じる方もいます。
保険適応では無いため治療費は高額になりますが、手術のような侵襲性が無くダウンタイムも無いため、外来受診の感覚で気軽にお試しいただくことが可能です。
女性ホルモン関連腫瘍をお持ちの方でも施術が可能のため、更年期世代の方が受けるホルモン補充療法ではない治療法の一つとして選択することができます。また、尿漏れだけでなく、乾燥、かゆみ、ひりひり、性交痛、におい、ゆるみなどにも効果があります。
・エムセラ
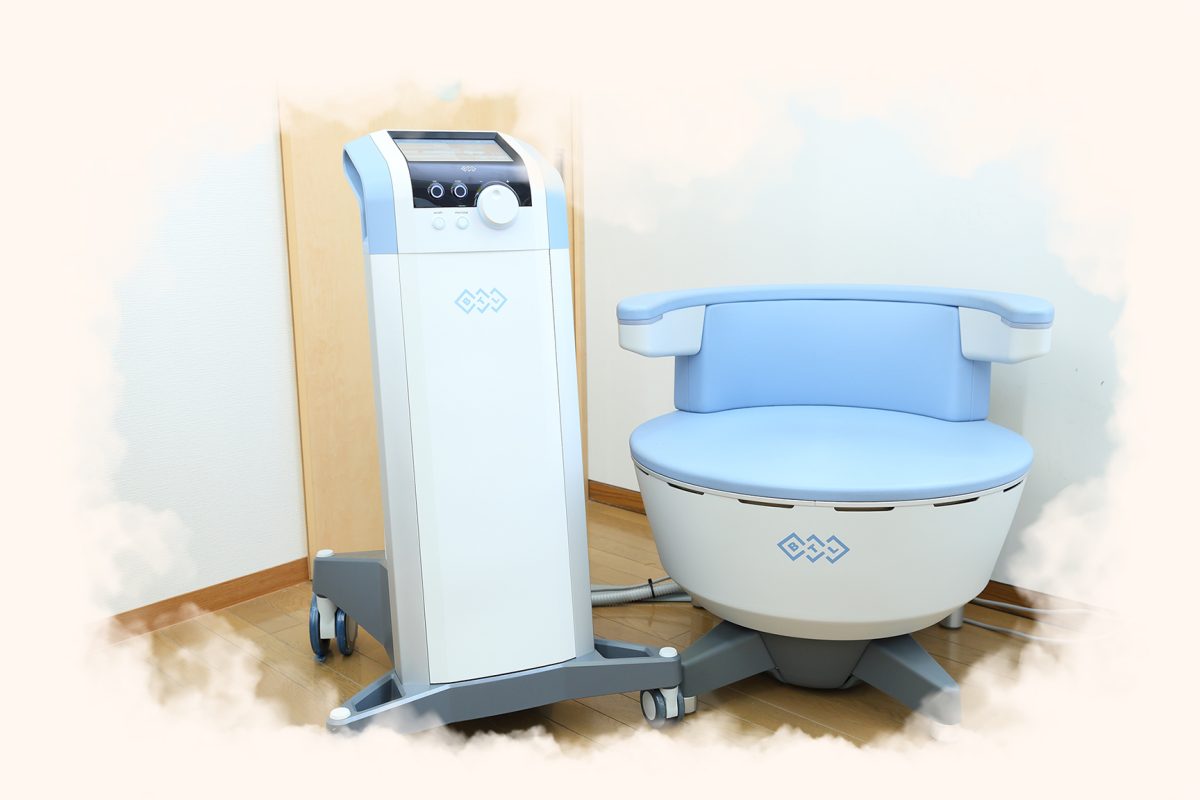
2020年に発売された腹圧性・切迫性・混合性尿失禁の治療器です。座るだけで骨盤底筋が鍛えられる、椅子型の器械です。
HIFEM(高密度焦点式電磁)の働きで、なかなか刺激できない体の深部の骨盤底筋に1回の治療で1万7400回電磁刺激をすることができ、本来の骨盤底筋の位置の感覚や収縮の感覚を呼び起こすことにより、たるんだ骨盤底筋を鍛えて元に戻していく治療になります。
年を取ることによって固く縮んでしまった膀胱を柔らかくほぐしていくことにも役立つため、頻尿や残尿などの予防にもオススメです。
保険適応のある機器ではありませんが、尿漏れの椅子型治療器の中で唯一、国内承認機となっています。医師の診断でエムセラの治療が必要と判断された場合の診療費は確定申告の際に領収書を提出すれば医療費として申告することができます。
また、モナリザタッチで膣内から尿道を支えるアプローチしながら、骨盤底筋を含むインナーマッスル全体の筋肉をエムセラで鍛えていくことで、より尿もれや頻尿の改善の効果が高まります。
よくある質問(FAQ)

・更年期の尿漏れは自然に治る?
体重管理をきちんとしていて運動習慣を持ち、着物を着て過ごすことの多い方は、自然と骨盤底筋や骨盤底筋につながる筋肉が鍛えられるため、自然と治ることもありますが、多くの方は更年期になってより尿漏れが気になるようになります。
こんなくらいで相談しなくても良いのではと思うくらいの「ちょっと漏れ(=ちょび漏れ)」のうちに早めにケアをすることが重要です。症状が強い方は我慢せずに一刻も早く是非ご相談くださいね!
・頻尿と尿漏れはどう違う?
頻尿も尿漏れも更年期になると症状が目立って来る方が多いです。
・頻尿
「尿が近い」「尿の回数が多い」と感じる症状で、一般的には昼間8回以上や夜間2回以上の排尿回数がある状態を指します。ただし、8回未満でもご自分で排尿回数が多いと感じる場合も「頻尿」と定義されます。
・尿漏れ
自分の意識とは関係なく尿を漏らしてしまうこと
・恥ずかしいけど、何科を受診すべき?
尿漏れや頻尿はなかなか人に言えない悩みですが、40代に入った更年期世代の女性の4割以上が経験している症状です。決して珍しい悩みではありません。特に更年期世代の尿漏れは、女性ホルモンの分泌の低下も大きく関係しているため、是非婦人科にご相談ください。
・モナリザタッチは痛い?どれくらい効果がある?
モナリザタッチは、膣・外陰部への炭酸ガスレーザー照射治療機器です。
レーザー照射を行うことで膣や外陰部の粘膜や皮膚のコラーゲンが再生し、たるみが改善することで、尿もれを緩和します。
膣内の照射は無痛です。外陰部の照射は痛みのないように事前に麻酔クリームを塗ることで安心して治療を受けることができます。
1カ月に1回の治療で、3回の治療を行った後の尿漏れ改善率は約40%と短期間で効果を感じるとのことですが、ひとによっては1回の施術でも尿漏れが改善を感じる方もいます。
まとめ|歳のせいと諦めず、まずは相談を

更年期の尿トラブルは年のせいとあきらめずに改善できることが分かっていただけたでしょうか?
しかも薬物治療から手術までの保険診療での治療と、自費診療にはなりますが薬物治療だけでは症状の改善が十分でない人にも膣のレーザー照射や座るだけで骨盤底筋が鍛えられる椅子型の器械による最新治療もあります。
ちなみに私自身は寒い場所での頻尿、不意のくしゃみによるちょび漏れ(腹圧性尿失禁)、我慢しすぎてトイレのドアノブに手をかける頃にちょび漏れ(切迫性尿失禁)を50歳に近くなって経験し始めました。
十日町市は半年雪に埋もれる寒い土地です。
困ったな~と思い、最初にエムセラを試し腹圧性尿失禁は改善しました。
切迫性尿失禁はそれでも完全に改善せず、我慢しすぎないようにすればちょび漏れしないからいいか、と半ばあきらめていましたが、モナリザタッチを1回受けただけで治ってしまいました。
たかき医院の尿もれ治療
たかき医院では必ずお悩みは個室で伺い、診察室もプライバシーが守られた環境になっています。
これを読んでおられる皆さんと同じ年齢の私、そこを通過して女性としての人生経験値の高い私の母である理事長と、女医二人が毎日必ず診療しております。
尿漏れや頻尿だけでなく、ぜひ女性のお悩みは何でも恥ずかしいと思わずにご相談いただければ、何かしらの解決策をご提示できると思っております。
新潟県のたかき医院について

女性の身体と心の健康は、日々の生活を豊かにする上で非常に重要です。
たかき医院では、一人ひとりの患者様が安心して、そして前向きに健康と向き合えるよう、きめ細やかなサポートを心がけています。十日町市にお住まいの方だけでなく、アクセスしやすい津南町、南魚沼市、湯沢町からはもちろん、県内、県外(お近くの長野県)からのご来院も心よりお待ちしております。
どんな些細なことでも構いません。ご自身の身体に気になることがあれば、どうぞお気軽にご相談ください。専門の女性医師とスタッフが、親身になってお話を伺い、最適な治療プランをご提案いたします。
デリケートゾーンのお悩みは、たかき医院まで
デリケートゾーンの乾燥や違和感にお悩みの方へ
「尿もれ」「陰部の出血」
「膣の乾燥」「萎縮性膣炎」
「陰部ヒリヒリ」
「性交痛」など
ホルモンを使わず粘膜を若返らせる
モナリザタッチ治療で改善が期待できます。
当院では、女性医師による
丁寧なカウンセリングと
個室対応で安心してご相談いただけます。
ご予約はこちらからどうぞ
皆様の健康と笑顔のために、たかき医院が全力でサポートさせていただきます。

